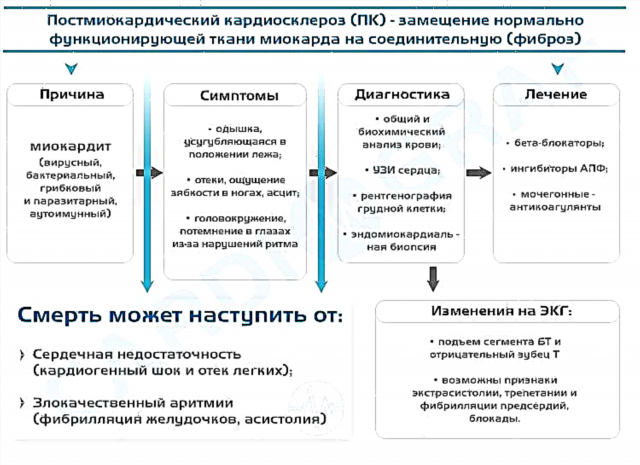
La cardiosclerosi postmiocardica (PC) è una condizione patologica che è l'esito della miocardite (infiammazione del muscolo cardiaco) ed è caratterizzata dalla sostituzione del tessuto miocardico normalmente funzionante con tessuto connettivo (fibrosi). I sintomi principali includono segni di insufficienza cardiaca congestizia (CHF) e aritmie cardiache.
Descrizione della malattia
Distinguere tra PC diffuso (diffuso) e focale (quando sono interessate piccole aree del miocardio o il processo cattura l'intero spessore del muscolo cardiaco). La patologia si verifica in un terzo di tutti i pazienti sopravvissuti alla miocardite.
Non esiste una tale diagnosi nella Classificazione Internazionale delle Malattie (ICD). Pertanto, la cardiosclerosi che si è sviluppata dopo l'infiammazione è codificata I51.4 (miocardite, non specificata).
Cambiamenti nel muscolo cardiaco
I segni morfologici nel muscolo cardiaco sono rappresentati da effetti residui dopo un processo infiammatorio risolto. Contiene un gran numero di fibre del tessuto connettivo (fibrosi), cellule miocardiche morte, un leggero accumulo di linfociti e macrofagi.
Sintomi e segni
La gravità delle manifestazioni cliniche dipende direttamente dal grado di proliferazione del tessuto connettivo nel miocardio e dalla percentuale di cardiomiociti danneggiati. Come risultato di una diminuzione del numero di cellule funzionanti, la capacità del muscolo cardiaco di pompare il sangue viene interrotta, il che porta al suo ristagno nel circolo grande o piccolo della circolazione sanguigna. Se è interessato il lato sinistro del cuore, c'è congestione nei polmoni, che provoca mancanza di respiro (difficoltà a respirare), che aumenta con lo sforzo.
La mancanza d'aria notturna è particolarmente caratteristica, a causa della posizione orizzontale del corpo. Il paziente è costretto ad assumere la postura "ortopnea" (seduto sul letto, appoggiandosi ampiamente su di esso con le mani).
Con la sconfitta del cuore destro, si verifica un ristagno di sangue nella circolazione sistemica. C'è uno scatto di freddo e una sensazione di freddo alle braccia e alle gambe, pesantezza e dolore dolorante nell'ipocondrio destro, edema principalmente fino al terzo inferiore delle gambe.
A causa di disturbi nel ritmo cardiaco, compaiono attacchi di vertigini, vertigini, oscuramento degli occhi. Con aritmie più pronunciate, una persona può perdere conoscenza.
Cause
La miocardite e, di conseguenza, questo tipo di cardiosclerosi si sviluppa per i seguenti motivi.
- Virus Coxsackie, ECHO, virus herpes simplex, influenza, virus Epstein-Barr, citomegalovirus.
- Batteri: stafilococchi, streptococchi, enterococchi, micobatterio tubercolosi, meno spesso - clamidia, micoplasma, rickettsia, borrelia, difteroidi.
- Parassiti e funghi: Toxoplasma, Trichinella, Echinococcus, Candida, Aspergillus.
- Assunzione di farmaci. L'infiammazione del muscolo cardiaco può essere causata sia dall'effetto tossico diretto dei farmaci sia da una reazione allergica indiretta. Questi farmaci includono antibiotici, farmaci anti-TB, antidepressivi e immunosoppressori antineoplastici (citostatici).
- Patologie autoimmuni: febbre reumatica acuta, lupus eritematoso sistemico, sclerodermia sistemica, spondilite anchilosante (spondilite anchilosante).
Il meccanismo di sviluppo della patologia
La patogenesi (meccanismo di sviluppo) della cardiosclerosi è la seguente: dopo la risoluzione dei processi infiammatori acuti nel miocardio, i cosiddetti fattori di crescita dei fibroblasti vengono rilasciati dalle cellule distrutte. Stimolano la produzione di collagene, la principale proteina del tessuto connettivo.
Le sue grandi quantità formano fibre che sostituiscono gradualmente le parti normalmente funzionanti del muscolo cardiaco. Di conseguenza, il lavoro di pompaggio del miocardio peggiora e si verificano anche vari disturbi del ritmo.
Tuttavia, questo scenario non è sempre il caso. La maggior parte delle persone guarisce completamente dalla miocardite senza effetti residui significativi. Perché alcuni pazienti sviluppano la cardiosclerosi, mentre altri no, rimane ancora un mistero. Ciò può dipendere dall'entità del danno cellulare, dallo stato del sistema immunitario e da molti altri fattori.
Diagnostica: come sospettare e determinare
Per esperienza pratica personale, posso dire che la cosa principale è sapere come si è sviluppata la malattia. Un'indagine approfondita consente di stabilire il fatto della miocardite. Può essere indicato dalla comparsa di dolore al cuore, palpitazioni, mancanza di respiro e debolezza costante.
Anche un esame generale (esame fisico) del paziente svolge un ruolo importante. In questi pazienti, di solito faccio attenzione al colore delle labbra (può essere bluastro), alle vene gonfie nel collo, all'ispessimento delle falangi terminali delle dita (il cosiddetto sintomo della bacchetta) e all'ingrossamento del fegato.
L'auscultazione del cuore e dei polmoni occupa un posto speciale. Il paziente può sentire rumori, sordità di toni, ritmo irregolare, rantoli umidi nelle parti inferiori dei polmoni. Nei casi gravi e trascurati, quando c'è un'insufficienza circolatoria pronunciata, appare un fenomeno auscultatorio - "ritmo di galoppo", caratterizzato dalla comparsa di un terzo tono tra due fisiologici.
Dopo l'interrogatorio e l'esame generale del paziente, faccio una diagnosi preliminare. Per confermarlo o escluderlo, è necessario sottoporsi a un esame aggiuntivo, incluso il seguente.
- Esami del sangue generali e biochimici: non forniscono dati sufficienti per diagnosticare la cardiosclerosi stessa, ma a volte rivelano anomalie che potrebbero causare lo sviluppo di miocardite.
- Elettrocardiografia. Sull'ECG si notano cambiamenti non specifici: un'elevazione del segmento ST e un'onda T negativa. Spesso, violazioni del ritmo e della conduzione del cuore sotto forma di extrasistoli sopraventricolari e ventricolari, fibrillazione e flutter atriale, blocchi e blocchi atrioventricolari del fascio di His fascio sono osservati.
- Radiografia del torace: può rilevare bordi cardiaci allargati e segni di congestione polmonare.
- Ecocardiografia (ecografia del cuore, ECHO-KG) - consente di vedere l'ispessimento delle pareti del miocardio, la dilatazione (espansione) degli atri e dei ventricoli, zone di ridotta contrattilità muscolare.
- Biopsia endomiocardica: secondo le raccomandazioni moderne, la diagnosi di cardiosclerosi è stabilita dall'esame istologico del miocardio. Tuttavia, a causa della complessità tecnica, prescrivo raramente questa procedura ai miei pazienti.

Trattamento e metodi
La necessità di ricovero dipende dalla gravità delle condizioni del paziente. Nella maggior parte dei casi, il trattamento ambulatoriale è sufficiente. L'uso di farmaci antivirali, antibatterici e antimicotici è inutile, poiché al momento della formazione della cardiosclerosi l'agente patogeno aveva già lasciato il corpo.
La prima fase del trattamento consiste nel limitare l'attività fisica. Gli sport professionistici sono rigorosamente controindicati. L'esercizio aerobico e la terapia fisica sono consentiti. Spiego ai miei pazienti che dovrebbero seguire una dieta povera di sale, consumando non più di 2-3 grammi al giorno. Questo è necessario per prevenire il ristagno di liquidi nel corpo.
Il trattamento si basa sulla terapia farmacologica. Per rallentare la progressione dell'insufficienza cardiaca, utilizzo farmaci dei seguenti gruppi farmacologici: ACE inibitori (Perindopril, Ramipril), beta-bloccanti (Bisoprolol, Nebivalol) e antagonisti del recettore dei mineralcorticoidi (Spironolattone).In caso di grave congestione, prescrivo diuretici - diuretici dell'ansa (Furosemide, Torasemide).
I metodi di trattamento per le aritmie sono determinati dal tipo, dalla gravità e dai sintomi associati. Con la fibrillazione atriale e il flutter, si formano coaguli di sangue nelle cavità del cuore, che possono migrare e ostruire un vaso in un organo, come il cervello, causando così un ictus ischemico. Pertanto, per prevenire la formazione di trombi, uso anticoagulanti ("Warfarin", "Dabigatran", "Apixaban", "Ksarelto").
Se le aritmie sono accompagnate da sintomi come vertigini e stordimento, vale la pena considerare l'opzione di assumere farmaci che normalizzano la frequenza cardiaca - Procainamide, Propafenone, Sotalolo. Con la resistenza alla terapia farmacologica, viene eseguita la chirurgia - ablazione con radiofrequenza. Con grave blocco atrioventricolare, è indicata l'installazione di un pacemaker.
Complicazioni: cosa causa la morte e in quali casi
Conseguenze avverse si osservano nelle forme diffuse di cardiosclerosi. Questi includono insufficienza cardiaca acuta, compreso l'edema polmonare e lo shock cardiogeno (una forte diminuzione della funzione di pompaggio del cuore).
In gravi disturbi del ritmo, può verificarsi morte cardiaca improvvisa a causa di fibrillazione ventricolare e asistolia (arresto cardiaco completo). Queste condizioni sono molto spesso fatali. Si verificano in circa il 5-10% dei casi di cardiosclerosi postmiocardica.
I consigli del dottore
Se senti che le gambe sono gonfie, soprattutto la sera, se sei preoccupato per la mancanza di respiro, che peggiora in posizione supina o di notte, hai vertigini parossistiche, scurimento degli occhi e persino svenimento, assicurati di consultare un medico per un esame cardiaco completo e un trattamento.
Caso clinico
Un uomo di 49 anni è venuto a trovarmi lamentando debolezza, aumento della fatica, difficoltà respiratorie e frequenti attacchi di vertigini. Ieri sera ha perso conoscenza, motivo della visita dal medico. Durante il sondaggio, si è scoperto che sei mesi fa, dopo un raffreddore, il paziente ha sviluppato dolori al petto, a cui il paziente non attribuiva molta importanza. All'auscultazione è stato notato un battito cardiaco debole e irregolare con una frequenza di 42 battiti al minuto. L'ECG ha rivelato un blocco atrioventricolare completo, la frequenza delle contrazioni ventricolari era di 35-47 al minuto.
Echo-KG ha mostrato un ispessimento delle pareti miocardiche, zone di ipocinesia (ridotta contrattilità) e una piccola frazione di eiezione (45%). Sospettavo una cardiosclerosi post-miocardica. Al consiglio medico, è stato deciso di condurre una biopsia endomiocardica. Il campione istologico ottenuto ha rivelato fibrosi miocardica e alterazioni degenerative delle cellule.
La diagnosi finale è stata: “Miocardite non specificata. Complicazioni: CHF II FC secondo NYHA, blocco AV completo. Al paziente sono stati prescritti farmaci per il trattamento dello scompenso cardiaco ed è stato impiantato un pacemaker permanente. Dopo l'operazione, il paziente si sente soddisfatto, le vertigini e la mancanza di respiro non danno più fastidio.
Conclusione
Miocardite La cardiosclerosi è una conseguenza della miocardite. È causata dalla proliferazione patologica del tessuto connettivo nel muscolo cardiaco dopo processi infiammatori risolti. La malattia si sviluppa in un terzo dei pazienti con miocardite. La diagnosi viene effettuata sulla base dei sintomi, dei dati del sondaggio, dell'esame obiettivo e dei risultati dei metodi di ricerca strumentali (ECG, Echo-KG).
Come trattamento vengono utilizzati farmaci che rallentano la progressione dell'insufficienza cardiaca, anticoagulanti e antiaritmici. I pazienti gravi vengono sottoposti ad ablazione con radiofrequenza e pacemaker. La morte per cardiosclerosi postmiocardica si verifica nel 5-10% dei casi. Insufficienza cardiaca acuta e aritmie fatali sono le cause immediate.