Cause di patologia
Fibrillazione, flutter ventricolare si verificano a causa della patologia del passaggio dell'impulso attraverso il miocardio. Questi disturbi del ritmo sono fasi successive nello sviluppo di un processo. Nell'ICD-10 (Revisione della Classificazione Internazionale delle Malattie 10), sono allocati in un'unica intestazione.
La disfunzione delle vie cardiache può derivare da:
- grande cicatrice (una conseguenza dell'infarto del miocardio);
- cardiosclerosi focale postinfartuale;
- cardiopatia ischemica;
- infarto miocardico acuto;
- cardiomiopatia con grave ipertrofia dei cardiomiociti;
- dilatazione (stiramento delle pareti) delle camere cardiache;
- cardiomiopatia aritmogena;
- miocardite (infiammazione del muscolo cardiaco);
- difetti della valvola;
- grave intossicazione (compresi i vizi alcolici).
Sintomi e segni di fibrillazione ventricolare
La FV è una condizione pericolosa per la vita. Si sviluppa all'improvviso, la vittima sviluppa rapidamente un'immagine di morte clinica. Tuttavia, se è preceduto da flutter ventricolare (contrazione delle fibre muscolari con una frequenza superiore a 200 volte al minuto), il paziente potrebbe avere il tempo di lamentarsi di:
- dolore al petto;
- una sensazione di battito cardiaco accelerato (2-3 volte al secondo o più);
- vertigini, perdita di orientamento nello spazio;
- nausea, che può trasformarsi in vomito;
- aumento della sudorazione;
- ritmo disturbato e difficoltà respiratorie;
- debolezza generale.
Questi sintomi possono durare non più di 15-20 secondi. Quando si sviluppa la FV, il paziente perde la capacità di parlare in modo coerente. Durante l'esame, è necessario prestare attenzione a:
- incoscienza;
- pallore della pelle con acrocianosi (colore bluastro dei lobi delle orecchie, punta del naso);
- contrazioni muscolari convulsive (si verificano 35-45 secondi dopo l'inizio di un attacco, possono essere accompagnate da minzione o defecazione involontaria);
- uno stato di morte clinica che si verifica 2 minuti dopo l'inizio della FV, se non viene fornito alcun aiuto:
- dilatazione delle pupille (normalmente si restringono se una persona alza le palpebre in una stanza luminosa, ma qui l'apertura degli occhi non provoca una reazione fisiologica);
- sarà impossibile sentire il polso (sia sull'arteria radiale (periferica, passa al polso) che sull'arteria principale (grande: carotide, femorale);
- il respiro si ferma.
Tuttavia, per confermare la diagnosi, è necessario condurre uno studio strumentale: l'elettrocardiografia.
Come si manifesta la malattia su un elettrocardiogramma?
La fibrillazione ventricolare su un ECG (elettrocardiogramma) ha diverse fasi di sviluppo:
- Sbattimento dei ventricoli. Dura diversi secondi, le contrazioni del miocardio sono ancora coordinate. Sull'ECG, si manifesta sotto forma di onde ritmiche di alta ampiezza (con una grande distanza tra i punti di flessione superiore e inferiore) (ci possono essere 250-300 tali complessi al minuto).
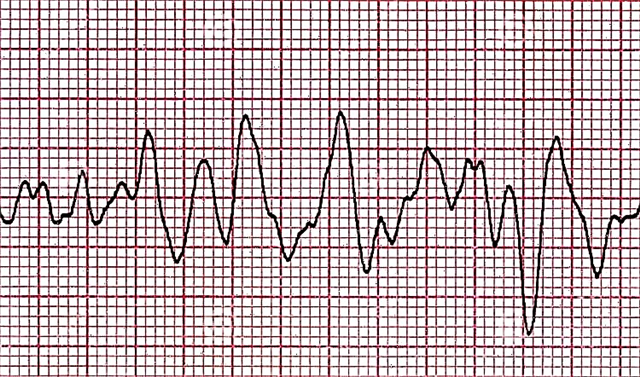
- Fase convulsa. Rimangono le onde ad alta ampiezza, ma ora la loro frequenza è di circa seicento al minuto. Questa è una manifestazione di una contrazione caotica scoordinata di singole parti del miocardio con una durata di 55-65 secondi.
- Sfarfallio dei ventricoli. Il deterioramento della capacità contrattile porta a una contrazione isolata di gruppi separati di cardiomiociti. L'ECG registra onde piccole (di bassa ampiezza) con una frequenza superiore a 100 al minuto.
- Stadio atonico. La riserva energetica del miocardio è quasi completamente esaurita. Ci sono contrazioni smorzate di singole aree del muscolo cardiaco. Le onde diventano ancora più basse e più piccole, ora la loro frequenza non supera i 400 al minuto.
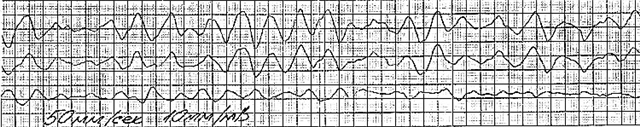
Foto ed esempi di film con VF
Consideriamo esempi di film elettrocardiografici e descrizioni a loro.
- Flutter ventricolare
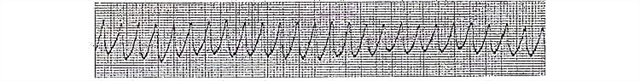
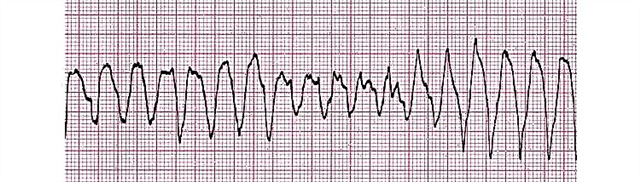
- Fasi:
- convulso;
- fibrillazione atriale;
- atonico.

- Fase convulsa
Algoritmo di trattamento e cura per FV
Poiché la FV è una condizione che rappresenta una minaccia immediata per la vita del paziente, esiste un protocollo d'azione documentato in caso di tale parossismo. Poiché il paziente viene spesso curato dopo il passaggio a uno stato di morte clinica, tutto inizia con la rianimazione.
Se una persona viene trovata durante il periodo convulso della FV, allora tutto ciò che vale la pena fare è evitare delicatamente che la testa colpisca la superficie sottostante. Gli indumenti arrotolati possono essere utilizzati per attutire gli effetti. È vietato aprire la bocca della vittima, raggiungere la lingua e tenere gli arti.
Azione urgente
Algoritmo delle azioni in ordine di priorità:
- Controllare la coscienza del paziente: chiamare con voce, se non risponde, scuotere dolcemente per le spalle (in modo che la testa non si stacchi dalla superficie su cui giace e non si muova lungo di essa; la direzione del movimento è dall'alto in basso).
- Valutare la presenza di un impulso. Per fare ciò, si consiglia di avvolgere le dita di una mano attorno alla parte centrale del collo (trachea) nella metà superiore.
- Se non c'è polso, chiama un'ambulanza (o affidala a qualcuno).
- Controlla la respirazione. Devi piegare la guancia alla bocca e al naso della vittima, osservando l'ampiezza dei movimenti del torace e allo stesso tempo sentendo il movimento dell'aria (se presente) con la tua pelle. Se necessario, pulire le vie respiratorie.
- Eseguire il massaggio cardiaco indiretto (in questa situazione, questo è il più importante) e la respirazione artificiale.
Quando arriva la squadra dell'ambulanza, loro:
- continuare a effettuare misure di rianimazione;
- collegare un monitor cardiaco e un defibrillatore (nei modelli moderni, questi due dispositivi sono combinati);
- dopo aver registrato un elettrocardiogramma e aver confermato la presenza di FV, viene eseguita la defibrillazione (le scariche vengono erogate con intensità crescente ogni 2 minuti, sullo sfondo delle compressioni toraciche, fino alla normalizzazione del ritmo);
In assenza di un defibrillatore, in precedenza era consigliabile eseguire un colpo precordiale (con un pugno sul terzo inferiore dello sterno), ma a causa di lesioni e tecniche di esecuzione complesse, ora non è raccomandato l'uso.
- se necessario, tali farmaci vengono somministrati:
- adrenalina;
- amiodarone;
- lidocaina.
Quale trattamento dovrebbe ricevere un paziente con fibrillazione ventricolare?
La fibrillazione ventricolare di emergenza dovrebbe includere la defibrillazione. Le onde di depolarizzazione rotolano caoticamente attraverso il miocardio e quindi è probabile che le compressioni toraciche o i farmaci siano inefficaci.
Quando il ritmo sinusale (normale) del paziente viene ripristinato dagli sforzi del team dell'ambulanza, esiste il rischio di ricaduta. Per ridurre il rischio di un secondo attacco, vengono prescritti i seguenti farmaci:
| Gruppo di farmaci | rappresentanti | Scopo della nomina |
|---|---|---|
| Antiaritmico | Lidocaina Amiodarone | Prevenzione della ricorrenza della fibrillazione ventricolare immediatamente dopo un attacco |
| Bisoprololo Nebivololo | Supporto a lungo termine di una frequenza cardiaca adeguata | |
| Anticoagulanti orali | Warfarin Rivaroxaban | Prevenzione della formazione di trombi ed embolia (blocco) dei vasi sanguigni da parte loro |
| Terapia infusionale | Stereofundina di Ringer Lattato Trisol Closalt Bicarbonato di sodio | Ripristino dell'equilibrio idrico-elettrolitico dell'organismo (assicura un adeguato decorso dei processi di eccitazione e contrazione nelle cellule del cuore) |
Esistono tecniche chirurgiche?
- Impianto di un defibrillatore cardioverter. Questo dispositivo è attaccato vicino alla clavicola sinistra e gli elettrodi da esso sono tenuti al cuore. Monitora l'uniformità della frequenza cardiaca. Quando si verifica un parossismo FV, questo dispositivo eroga una scarica.
- Angioplastica coronarica (stenting delle arterie coronarie).Se la FV si è manifestata sullo sfondo di una cardiopatia ischemica, questo intervento rimuoverà la causa stessa del parossismo e preverrà la ricaduta.
- Innesto di bypass coronarico (vie di bypass per ripristinare il flusso sanguigno nel pool di una delle arterie coronarie). Ha senso se l'inizio della FV è stato preceduto da un attacco ischemico.
Quante volte è necessario venire per un controllo con un cardiologo?
Le visite dal cardiologo devono essere effettuate:
- Come pianificato, una volta ogni 6 mesi (se il trattamento farmacologico per la fibrillazione ventricolare è selezionato correttamente e la frequenza cardiaca si è stabilizzata).
- Non programmato. È necessario visitare un medico se:
- aritmie ricorrenti;
- stati presincopali e sincope (svenimenti, vertigini);
- deterioramento della salute;
- scarsa tolleranza alla terapia prescritta.
In che modo la FV influisce sull'aspettativa di vita?
Se la defibrillazione ha successo (ed è più efficace nella FV a onde larghe), il paziente sopravvive e la prognosi per l'ulteriore vita è relativamente favorevole.
Durante la fibrillazione ventricolare, il miocardio è più suscettibile ai danni (infarto estensivo) a causa della mancanza di ossigeno (ipossia). Ciò può comportare un aumento del rischio di morte improvvisa, soprattutto se:
- c'è una lesione aterosclerotica delle arterie coronarie;
- si osserva ipodynamia cronica;
- il paziente fuma;
- le bevande alcoliche sono da lui consumate spesso e in grandi quantità;
- sovrappeso o obeso;
- una persona soffre di diabete mellito;
- è presente ipertensione arteriosa e non viene utilizzata la terapia farmacologica di base.
Con una terapia antiaritmica opportunamente selezionata, la prognosi per la vita è favorevole.
Conclusioni
La contrazione irregolare dei singoli fasci muscolari nel miocardio ventricolare provoca la loro fibrillazione. Senza cardioversione immediata (riavvio del ritmo), è molto probabile la morte cardiaca improvvisa.
La clinica è aspecifica: il paziente si trova privo di sensi, pallido, spesso senza polso, con respirazione e pupille dilatate. Il criterio per fare una diagnosi è un quadro elettrocardiografico caratteristico (onde di diverse ampiezze).
La terapia specifica è la scarica del defibrillatore. In futuro, il trattamento medico e chirurgico (se necessario) ha senso.