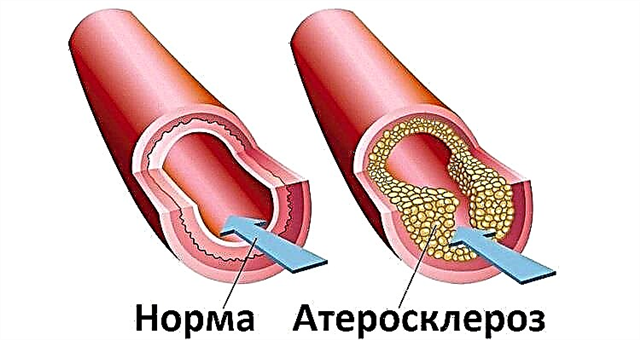
La cardiopatia ischemica viene trattata con pillole in modo complesso in qualsiasi fase dello sviluppo, poiché si tratta di una patologia grave e irreversibile. L'ischemia è terribile non tanto per il fatto della sua presenza quanto per le conseguenze: la placca del vaso coronarico può occludere l'arteria, lasciando il muscolo cardiaco senza ossigeno. Il risultato è fatale: trombosi coronarica e pochissimo tempo per la rivascolarizzazione (un paio d'ore per sciogliere il trombo e posizionare lo stent).
Gruppi di farmaci
La malattia coronarica è una malattia cronica dei vasi coronarici. Il suo trattamento consiste nell'assunzione di farmaci che prevengono le complicanze e nel correggere lo stile di vita, in particolare la cultura del corpo e del cibo. Il protocollo include la nomina di farmaci che prevengono lo sviluppo di un infarto o di cardiosclerosi.
I pazienti con malattia coronarica presentano una serie di comorbidità, tra cui ipertensione arteriosa (ipertensione), disturbi del ritmo (aritmie), diabete mellito e insufficienza cardiaca. Ognuna delle suddette malattie richiede il monitoraggio da parte di un medico specialista entro il periodo di tempo stabilito dal protocollo (in media, una volta ogni sei mesi). A causa della diagnosi "lunga", i pazienti con ischemia assumono da 4 a 7 compresse al giorno, il che non è comodo, ma necessario. I farmaci moderni consentono di includere fino a 3 principi attivi in una pillola (tecnologia polypill), il che semplifica lo schema di assunzione delle compresse, aumentando l'aderenza del paziente al trattamento.
La persona media con malattia coronarica avrà un tale elenco di farmaci necessari per l'uso continuo: statine, agenti antipiastrinici, ACE-inibitori, beta-bloccanti. A scelta e discrezione del medico, i cardiometabolici possono essere aggiunti a tale piano, ma la pratica cardiologica occidentale non approva il loro uso (più precisamente, non tutti).
Agenti antiaggreganti - farmaci che impediscono alle cellule del sangue di aderire insieme in una massa trombotica. Un'altra importante proprietà dei farmaci di questo gruppo è la prevenzione dell'attaccamento di elementi sagomati alla parete interna della nave. La causa principale dell'ischemia è una placca aterosclerotica, che diventa pericolosa dopo la formazione di un coagulo di sangue sulla sua superficie. Associato a questo è il processo di blocco della nave e violazione della perfusione dei tessuti cardiaci con l'ossigeno. I disaggreganti influenzano la patogenesi dello sviluppo di un infarto e altre complicazioni, motivo per cui vengono assunti regolarmente e costantemente.
Esempi di farmaci:
- "Aspirina". I principali analoghi: "Aspirin Cardio", "Cardiomagnet".
- "Clopidogrel" è prescritto dopo l'innesto di bypass coronarico o l'intervento coronarico percutaneo. Il farmaco previene la trombosi, il paziente lo assume per almeno 1-2 anni dopo l'intervento.
- "Warfarin" è usato per fibrillazione e situazioni associate ad un rischio estremamente elevato di problemi trombotici. Tra tutti i farmaci fluidificanti del sangue, si distingue con la più alta frequenza di sanguinamento (un effetto collaterale degli agenti antipiastrinici). Richiede il controllo dell'INR sotto la supervisione costante di un cardiologo (i primi sei mesi - ogni mese).
- "Xarelto" (rivaroxaban), "Dabigatran", "Pradaxa" sono farmaci moderni, il cui scopo è ridurre l'alto rischio di sanguinamento durante l'assunzione di farmaci delle generazioni precedenti. La maggior parte di essi ha dimostrato la propria efficacia negli studi, sebbene non abbia superato il "Warfarin" in questo parametro. Ma una significativa diminuzione della frequenza delle perdite ematiche ha permesso loro di essere inclusi nell'elenco dei farmaci di scelta per i pazienti che necessitano di terapia antiaggregante a lungo termine.
Beta-bloccanti.Ogni paziente con una diagnosi di cardiopatia ischemica accertata deve necessariamente assumere un ß-blocco, perché questo farmaco ridurrà il consumo di ossigeno, che è così carente nelle cellule miocardiche deplete per ischemia. Il farmaco agisce sui recettori beta-adrenergici e abbassa la frequenza cardiaca, rallentando il ritmo e conservando le risorse muscolari. Il loro uso costante aumenta significativamente la durata della vita futura di un paziente con ischemia.
L'annullamento del farmaco avviene con una riduzione graduale della dose fino al minimo. La ragione di tali azioni è la sindrome da astinenza - una situazione in cui un forte rifiuto di usare un medicinale provoca un aggravamento delle condizioni del paziente.
Preparazioni:
- "Metoprololo", "Betaloc";
- Bisoprololo, Concor, Coronal;
- Carvedilolo, Coriol, Talliton;
- Nebivalolo, Nebilet, Nebivalolo Sandoz, Nebival.
Inibitori dell'enzima di conversione dell'angiotensina. Tale gruppo sopprime il lavoro di un enzima che converte la forma inattiva dell'angiotensina I in angiotensina II funzionante. Questo è importante, poiché è il secondo che porta al vasospasmo per aumentare la pressione nelle arterie renali. I fondi sono farmaci di prima linea nel trattamento dell'ipertensione e hanno spiccate proprietà nefroprotettive.
Preparazioni:
- Lisinopril, Diroton, Combipril;
- Enalapril, Enap, Enam, Berlipril;
- Captopril, Kapoten, Kaptopres;
- Ramipril, Ramizes, Hartil, Tritace;
- Perindopril, Prenessa, Prestarium.
- Zofenopril, Fozinopril.
statineinfluenzare lo stato delle pareti vascolari e il metabolismo delle lipoproteine (colesterolo). Questi farmaci per il trattamento della malattia coronarica sono fondamentali: insieme agli agenti antipiastrinici, prolungano la vita dei pazienti con aterosclerosi. Il medico consiglia l'assunzione di statine in caso di anomalie del profilo lipidico o se il paziente ha un rischio cardiovascolare scarso nei prossimi 10 anni. Le medicine dovrebbero essere bevute ogni giorno, di notte, monitorando regolarmente i parametri della biochimica del fegato (le statine influenzano il lavoro dell'apparato epatocellulare).
I mezzi di questo gruppo fermano lo sviluppo di placche aterosclerotiche, alleviano il processo infiammatorio sulla loro superficie. Inoltre, i farmaci rallentano la formazione di nuovi elementi grassi nella parete del vaso.
Preparazioni:
- Simvastatina;
- "Atorvastatina";
- lovastatina;
- Rosuvastatina.
fibrati ("Fenofibrato") è usato per trattare la dislipidemia, agendo principalmente sui trigliceridi, in contrasto con le statine, il cui obiettivo sono le lipoproteine. Lo scopo dell'uso è più spesso malattie ereditarie del parenchima epatico. Scarsamente tollerato dai pazienti e ha reazioni multiple da usare.
Nitrati.L'azione dei farmaci è la vasodilatazione dei vasi venosi e la deposizione di sangue. Di conseguenza, il precarico sul miocardio è significativamente ridotto. Questo effetto provoca una diminuzione della pressione sanguigna, una diminuzione del consumo di ossigeno da parte del cuore e la dilatazione dei vasi coronarici.
Questo effetto provoca una diminuzione della pressione sanguigna, una diminuzione del consumo di ossigeno da parte del cuore e la dilatazione dei vasi coronarici.
I nitrati non cambiano la durata della vita, ma rimuovono con successo un attacco di angina pectoris. In condizioni gravi, i farmaci vengono somministrati per via endovenosa. Tra i farmaci moderni ci sono sostanze con un effetto a lungo termine (mono e dinitrato). I loro bonus: abbassamento meno aggressivo della pressione sanguigna, possibilità di prenderlo una volta al giorno, una variante facile del decorso dei tipici mal di testa.
Preparazioni:
- "Nitroglicerina";
- "Isosorbide mononitrato";
- Monosan, Nitrosorbid, Effox Long, Cardiket, Isoket, Isomic.
Diuretici - richiedono un'attenta assunzione, poiché sono estremamente dannosi e influiscono negativamente sull'equilibrio degli elettroliti nelle cellule. Nonostante ciò, i fondi sono ampiamente prescritti perché liberano i tessuti dal fluido extracellulare non necessario. Con la cardiopatia ischemica, i diuretici sono prescritti per i seguenti scopi:
- Effetto ipotonico. I farmaci vengono aggiunti agli ACE-inibitori o ai sartani in aggiunta. È più conveniente utilizzare un calcio-antagonista come farmaco prescritto secondario a causa del suo effetto pronunciato.Ai fini dell'azione antipertensiva, vengono spesso utilizzate dosi prediuretiche di diuretici (metà dello standard).
- Prevenzione dei processi stagnanti in CHF: vengono prescritte dosi elevate, è consentito assumere più farmaci contemporaneamente (due, tre).
Vale la pena prescrivere attentamente i diuretici ai pazienti con diabete mellito. Hanno spesso una malattia renale cronica, quindi la velocità di filtrazione glomerulare del paziente deve essere determinata prima di usare il farmaco.

Diuretici dell'ansa - "Furosemide", "Torasemide", "Lasix" sono usati in compresse e iniezioni. Sono usati per la diuresi forzata, poiché hanno un effetto rapido e pronunciato.
I tiazidici e i diuretici tiazidici sono farmaci prescritti per l'uso a lungo termine come rimedio per l'ipertensione. Questi includono "Ipotiazide", "Indapamide", "Idroclorotiazide", "Xipamide".
Controindicazioni
I ß-bloccanti hanno una serie di divieti da usare, tra cui patologie polmonari ostruttive, debolezza del nodo del seno, rallentamento del ritmo, ipotensione e blocco atrioventricolare (a partire dal secondo stadio). Il problema del broncospasmo è parzialmente risolto: "Nebivalolo" abbassa la frequenza cardiaca senza causare disagio respiratorio. È approvato per l'uso da parte di persone con atopia, se i benefici della nomina superano i possibili rischi.
Le principali controindicazioni ai nitrati sono ipotensione, ipovolemia, infarto miocardico acuto, ictus emorragico, pericardite.
Controindicazioni all'uso di anticoagulanti:
- emorragia dal tratto gastrointestinale;
- ulcera allo stomaco o DC;
- broncospasmo;
- processi oncologici.
Regime di trattamento
Se sei a rischio di sviluppare una malattia coronarica, il medico sta valutando di prescrivere i farmaci sopra descritti.
Immaginiamo un tipico paziente 60-70 anni con un tale "set" in una scheda ambulatoriale: ipertensione, diabete mellito (DM), malattia coronarica, angina pectoris 2 FC stabile da sforzo. Considera l'algoritmo di prescrizione di un medico moderno usando l'esempio di un tale paziente:
- Agenti riduttori di zucchero: "Metformina", "Gliclazide", ecc. La quantità e la dose sono determinate dal grado di diabete e dagli indicatori dei livelli di glucosio.
- Farmaci antipertensivi: Ramipril.
- Trattamento IHD: Nebivalolo, Atorvastatina, Aspirina Cardio.
- Terapia cardiometabolica: "Preductal" (corso di trattamento 2 mesi).
Ecco come appare il regime di trattamento per un tale paziente. Tutti i farmaci dell'elenco di cui sopra devono essere assunti in buona fede, la maggior parte su base continuativa.
Nel periodo postinfartuale, la terapia conservativa è più ampia: due agenti antipiastrinici e alte dosi di statine.
Secondo le preferenze personali, il medico può includere sostanze cardioprotettive nel piano di trattamento. La loro azione non ha conferme provate, ma ci sono alcuni studi che affermano che il metabolismo funziona e protegge attivamente il miocardio dalla sclerosi.
Per il trattamento della cardiopatia ischemica viene utilizzata la ranolazina ("Ranexa"). Il farmaco dovrebbe causare la dilatazione dei vasi coronarici, riducendo la frequenza e la gravità degli attacchi di dolore toracico. È noto dalla pratica che l'effetto è meno sorprendente rispetto all'assunzione di nitrati.
Stile di vita del paziente
Il trattamento della malattia coronarica richiede che i pazienti prestino molta attenzione allo stile di vita e al tipo di dieta. Il secondo punto più importante è l'aderenza di una persona al trattamento, perché le pillole devono essere assunte regolarmente e per lungo tempo. L'atteggiamento responsabile nei confronti delle prescrizioni del medico può prolungare la durata del periodo di qualità della vita del 10-20%. Un passo importante sarà la normalizzazione del ciclo biologico del sonno e della veglia, l'abbandono del tabacco e l'alcolismo.
Con lo stress fisico ed emotivo, il miocardio è più difficile a causa del crescente consumo di carburante ossigeno. E se c'è una discrepanza tra richieste e riserve, una persona mostrerà sintomi di ischemia. Pertanto, è necessario controllare i propri sentimenti e impulsi fisici, ma non dimenticare una sana cultura del corpo.
I principi della preparazione della dieta saranno:
- Ridurre l'assunzione di sodio (sale da cucina)
- rifiuto da alimenti di origine animale (carni rosse, in primis);
- un tabù su carni affumicate, fritti e cibi grassi;
- esclusione dei carboidrati veloci (farina e dolciumi).
Il peso in eccesso deve essere rimosso senza rimandarlo per dopo. Questa è la condizione principale che aiuterà a normalizzare la condizione e ridurre la quantità di farmaci necessari.