La parola "angina" è di origine greca (stenos - spremere, restringere, soffocare, cardio - cuore). In realtà, questo è un attacco di dolore spremitura o bruciore dietro lo sterno, che di solito appare con stress fisico ed emotivo.
Cos'è questa malattia e come è pericolosa
L'angina pectoris è anche chiamata "angina pectoris". Per la prima volta tale nome fu proposto nel 1768 dal medico inglese William Geberden, quando descrisse gli attacchi di angina pectoris nei suoi pazienti: "come se il loro cuore fosse compresso e strangolato dall'interno".
La conseguenza più formidabile dell'angina pectoris a lungo termine è l'infarto del miocardio, che è al primo posto tra tutte le cause di morte.
Rischio di mortalità per angina pectoris: fino al 10% annuo.
Il dolore con l'angina pectoris si sviluppa a causa del fatto che il muscolo cardiaco sta vivendo una forte mancanza di ossigeno. Questo è chiamato ischemia miocardica. Ciò è dovuto al restringimento dei vasi sanguigni che alimentano il cuore. In circa il 90-95% dei casi, la ragione di ciò è l'aterosclerosi: la deposizione di particelle di colesterolo sullo strato interno dei vasi sanguigni e la formazione di placche. L'insidia dell'aterosclerosi è che il benessere di una persona cambia quando il lume delle arterie si restringe di oltre il 50%. Prima di ciò, si sente abbastanza sano.
L'angina pectoris è una sindrome clinica riconosciuta come la forma più comune di malattia coronarica (CHD). La sua prevalenza varia da 30 a 40 mila per 1.000.000 di persone. Fondamentalmente, le persone sopra i 40 anni ne soffrono, più spesso sono uomini (il rapporto con le donne è 2,5: 1). Questa divisione è spiegata dal fatto che gli ormoni sessuali femminili hanno la capacità di rallentare lo sviluppo dell'aterosclerosi. Pertanto, l'incidenza della cardiopatia ischemica tra le donne in postmenopausa non differisce da quella negli uomini. Leggi le differenze di genere durante l'ischemia qui.
Le situazioni per cui il miocardio necessita di più ossigeno del solito sono predisposte allo sviluppo dell'angina pectoris. Questi includono ipertensione (soprattutto crisi ipertensive), disturbi del ritmo, accompagnati da un aumento della frequenza cardiaca (tachiaritmie), vari difetti cardiaci, diabete mellito, anemia, inattività fisica, obesità, cattive abitudini - fumo, abuso di alcol, ecc.
Un'elevata concentrazione di colesterolo nel sangue è considerata uno dei principali fattori di rischio per la malattia coronarica. Se i tuoi parenti stretti hanno sofferto di malattia coronarica, la probabilità che si sviluppi in te è significativamente aumentata.
In casi più rari, l'angina pectoris è causata da spasmo delle arterie coronarie, anomalia congenita nella struttura dei vasi sanguigni che irrorano il cuore, ecc. Nell'ICD-10, l'angina pectoris ha un codice I20.0.
Sintomi
I principali segni clinici dell'angina pectoris sono attacchi di dolore al centro del torace, che si avvertono come una forte spremitura, bruciore o spremitura. Tuttavia, questo non è l'unico luogo in cui si verifica il dolore. Può dare al braccio sinistro, al collo, alla spalla, alla mascella inferiore, sotto la scapola, all'addome superiore. Questa è una sorta di "biglietto da visita" del dolore ischemico, che lo separa da tutti gli altri tipi. Spesso questi luoghi fanno molto più male del cuore stesso. Ho visto pazienti che sono stati osservati da traumatologi ortopedici con una diagnosi di artrosi dell'articolazione della spalla, sebbene in realtà fosse angina pectoris.
La durata dell'attacco varia da 1-2 a 20 minuti. Molto spesso, il dolore è innescato da uno sforzo fisico (corsa, sollevamento pesi, salire le scale) o da stress emotivo.
A seconda del grado di stress che provoca il dolore, l'angina pectoris è suddivisa in cosiddette classi funzionali (FC) - da 1 (quando il dolore si manifesta solo con un lavoro muscolare molto intenso) a 4 (il dolore può svilupparsi anche con il minimo movimento o a riposo).
Una caratteristica distintiva del dolore nell'angina pectoris è la sua scomparsa dopo che una persona smette di esercitare o assume nitroglicerina. In alcuni casi, invece del dolore, c'è una forte difficoltà respiratoria (mancanza di respiro) o una tosse.
Come riconoscere un attacco di angina
Nella maggior parte dei pazienti, un attacco di angina pectoris non si verifica "di punto in bianco". Dovrebbe essere preceduto da un qualche tipo di azione che aumenta la domanda di ossigeno del miocardio: stress fisico o emotivo. Inoltre, il dolore può verificarsi quando si esce quando fa freddo, con una forte inclinazione del corpo durante la ferratura. Anche l'eccesso di cibo ordinario porta al fatto che il flusso sanguigno viene ridistribuito a favore dell'apparato digerente, impoverendo così altri organi, incl. e cuore.
Nella mia pratica, ho incontrato pazienti in cui l'odore del fumo di tabacco era in grado di causare dolore al cuore.
Spesso durante un attacco, una persona si copre di sudore freddo e appiccicoso, la sua testa inizia a girare, ha la nausea. Alcune persone provano ansia, paura della morte. In tali situazioni è molto importante distinguere l'angina pectoris dagli attacchi di panico, in cui vengono prima i “sintomi nevrotici”. Tuttavia, bisogna sempre ricordare che questi attacchi da soli possono causare angina pectoris.
Se il dolore dura più di 20 minuti e persiste nonostante l'assunzione di una pillola o uno spray di nitroglicerina, è necessario chiamare un'ambulanza.
Puoi scoprire cosa fare durante un attacco di angina pectoris e come rimuoverlo a casa. qui.
Cosa succede al polso?
In molte persone, un cambiamento della frequenza cardiaca precede o accompagna un parossismo doloroso. Nei pazienti con angina pectoris, specialmente durante un attacco, pulsare può essere rapido, lento o irregolare. Spesso questo peggiora le condizioni del paziente al punto che può perdere conoscenza.
Caratteristiche negli uomini
Per i maschi, è caratteristico il cosiddetto quadro clinico tipico dell'angina pectoris (dolore bruciante / pressante dietro lo sterno, che si sviluppa dopo il lavoro fisico). Tuttavia, il dolore spesso si fa sentire troppo tardi e la sua intensità non corrisponde al grado di danno alle arterie coronarie. Quelli. disagio insignificante negli uomini si verifica già sullo sfondo di una pronunciata diminuzione del lume dei vasi.
In altre parole, la comparsa dell'angina pectoris in un uomo indica un'aterosclerosi avanzata.
Devo costantemente diagnosticare la malattia coronarica negli uomini solo quando entrano nell'unità di terapia intensiva cardiaca con infarto miocardico.
Specificità nelle donne
Contrariamente agli uomini, nelle donne, al contrario, la sindrome del dolore è più pronunciata con una permeabilità dei vasi completamente soddisfacente.
Inoltre, osservo spesso sintomi atipici di un attacco di angina pectoris nelle donne, ad es. invece del dolore al cuore, il paziente avverte una forte carenza d'aria (forma asmatica) o disagio nella regione epigastrica (variante gastrica), che complica notevolmente il riconoscimento dell'angina pectoris. Anche la natura del dolore nelle donne non corrisponde sempre a quella classica: può essere, ad esempio, pugnalata.
Che tipi di angina sono
A seconda della gravità, della natura del decorso, della causa alla base del meccanismo di sviluppo del dolore e dell'approccio alla terapia, si distinguono i seguenti tipi di angina pectoris:
- Stabile (angina da sforzo) è il tipo più comune, suddiviso in FC.
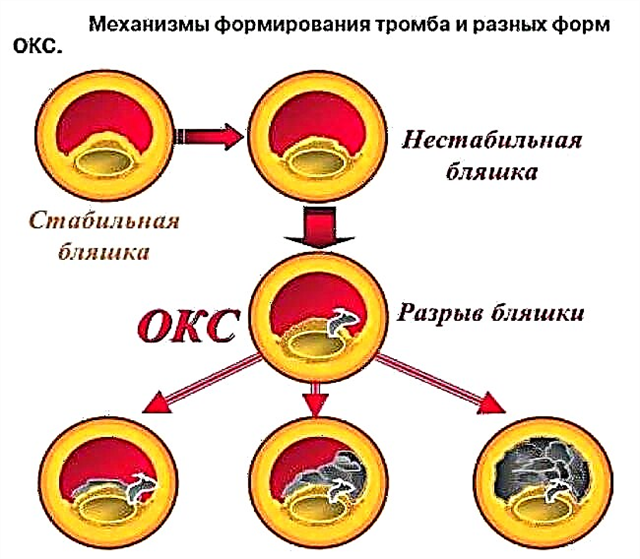
- Instabile - esacerbazione dell'angina pectoris, o condizione preinfarto. Il dolore appare già con il minimo sforzo e non si ferma nemmeno dopo l'assunzione di nitroglicerina. C'è un processo di formazione di un coagulo di sangue, ma non sufficiente a causare la necrosi del muscolo cardiaco.È considerato un'emergenza e sintomaticamente indistinguibile dall'infarto del miocardio, ma può portarlo. Esistono i seguenti tipi di angina instabile:
- Per la prima volta, la comparsa dei sintomi dell'angina pectoris in una persona che non ha mai sperimentato tale dolore. Richiede un'attenzione speciale, poiché l'alfabetizzazione del trattamento determina se la patologia assumerà una forma stabile o progredirà;
- Progressivo - gli attacchi si fanno più prolungati e frequenti, la Nitroglicerina aiuta a peggiorare (passaggio da FC I a FC III o IV in 2 mesi);
- postinfarto - l'insorgenza di convulsioni entro e non oltre 2 settimane dopo l'infarto del miocardio. Questa è la forma più sfavorevole, poiché è caratterizzata da un'alta probabilità di morte;
- vasospastico (variante, spontanea, angina di Prinzmetall) è l'angina pectoris causata non dalla stenosi aterosclerotica delle arterie coronarie, ma dal loro spasmo, cioè forte contrazione dei muscoli vascolari. Di solito questo tipo si verifica nei giovani. Il dolore può comparire in qualsiasi momento, non ha nulla a che fare con l'attività fisica. Molto spesso si sviluppa di notte o al mattino presto. Per questa specie sono specifici una serie di attacchi (da 2 a 5), che si susseguono con un intervallo da 10 minuti a 1 ora.
Separatamente, si distingue un tipo speciale di angina pectoris: sindrome cardiaca X o angina pectoris microvascolare, in cui vi sono tipici attacchi di dolore durante lo sforzo fisico con segni ECG con arterie coronarie normali o leggermente alterate (la pervietà vascolare è superiore al 50%) . Si osserva principalmente nelle donne con disturbi nevrotici durante la menopausa e la premenopausa (40-50 anni). La causa esatta del suo verificarsi è ancora sconosciuta.
Si presume che una diminuzione della concentrazione di ormoni sessuali femminili (estrogeni) porti a uno spasmo dei microvasi. È anche importante aumentare la soglia del dolore per l'ansia e la depressione.
Una caratteristica distintiva della sintomatologia nella sindrome cardiaca X è che gli attacchi di angina pectoris scompaiono dopo la cessazione del carico, il riposo o l'assunzione di nitroglicerina, ma ciò richiede molto più tempo rispetto ad altri tipi di angina pectoris.
Diagnostica
Per diagnosticare l'angina pectoris, utilizzo i seguenti metodi di ricerca:
- analisi del sangue;
- elettrocardiografia;
- ECG da sforzo;
- ECG giornaliero (monitoraggio Holter);
- ecocardiografia;
- scintigrafia miocardica;
- angiografia coronarica.
Per tutti i pazienti con attacchi di angina pectoris, prescrivo un esame del sangue biochimico per determinare la concentrazione del colesterolo totale e delle sue frazioni - lipoproteine a bassa e alta densità. Sono anche chiamati colesterolo "cattivo" e "buono". Controllo anche i livelli di glucosio di tutti per il diabete.
L'ulteriore algoritmo di esame presenta alcune sfumature per le diverse forme di angina pectoris. Diamo un'occhiata più da vicino a questi metodi.
Con l'angina pectoris instabile, il sangue viene prima prelevato per determinare gli enzimi che indicano la necrosi (morte) di una porzione del muscolo cardiaco. Questi sono i cosiddetti enzimi cardiospecifici. Questi includono le troponine I e T, la frazione CF della creatinfosfochinasi, la mioglobina, la lattato deidrogenasi. Con l'angina pectoris instabile, sono all'interno dell'intervallo normale o leggermente sopravvalutati. La loro analisi è necessaria per escludere l'infarto del miocardio (MI).
Poiché l'angina pectoris clinicamente instabile e l'infarto del miocardio sono indistinguibili l'uno dall'altro, nella pratica medica pratica sono uniti dal termine "sindrome coronarica acuta" (SCA).
L'elettrocardiografia è il principale metodo strumentale per la diagnosi dell'angina pectoris:
- Stabile - un tipico cambiamento nell'ECG durante un attacco doloroso - una diminuzione del segmento ST di oltre 1 mm, a volte un'onda T negativa. durante l'esercizio - test del tapis roulant (camminare o correre su un tapis roulant) e cicloergometria (andare su una cyclette).
- Instabile: è caratteristica una diminuzione del segmento ST, ma è anche possibile il suo aumento, che nella maggior parte dei casi indica lo sviluppo di infarto miocardico.
- Vasospastico: un segno specifico è l'elevazione del segmento ST al momento dell'attacco. Condurre stress test è inutile, poiché il dolore non è in alcun modo associato allo sforzo fisico e si verifica di notte o al mattino presto. Pertanto, se si sospetta questa forma, prescrivo il monitoraggio ECG Holter. In caso di risultati dubbi, utilizzo test provocatori che causano spasmo delle arterie coronarie - ergometrina (somministrazione endovenosa del farmaco vasocostrittore Ergometrine), freddo (abbassando la mano al centro dell'avambraccio per 5 minuti in acqua a una temperatura di + 4 gradi), iperventilazione (il paziente respira intensamente e profondamente per 3-4 minuti). Se il risultato è positivo, il dolore appare insieme all'aumento del segmento ST sull'ECG.
Spesso questi cambiamenti sull'ECG sono accompagnati da aritmie cardiache - tachicardia sopraventricolare, fibrillazione atriale, conduzione atrioventricolare ritardata, blocco di branca, ecc.
L'ecocardiografia (Echo-KG, ecografia del cuore) mi consente di valutare i cambiamenti morfologici - contrattilità miocardica, grado di ipertrofia ed espansione delle camere, di controllare la struttura delle valvole, la presenza di aneurismi e trombi intracardiaci.
La scintigrafia miocardica è uno studio dello stato del flusso sanguigno nel miocardio utilizzando un preparato radioattivo (tallio-201 o tecnezio-99-m). Uso questo metodo in pazienti con angina pectoris stabile, che hanno aritmie cardiache pronunciate, a causa delle quali è impossibile vedere cambiamenti nel segmento ST.
L'essenza della scintigrafia: al paziente viene iniettato un farmaco, inizia a svolgere attività fisica su un tapis roulant o su un cicloergometro e le immagini vengono ottenute su uno speciale tomografo gamma. Le aree di circolazione sanguigna alterata (ischemia) hanno un bagliore debole.
L'angiografia coronarica è il gold standard per la diagnosi di malattia coronarica, che consente di valutare la pervietà delle arterie coronarie. Con il suo aiuto, si determina anche se è necessario un intervento chirurgico per un determinato paziente o se si può rinunciare solo alla terapia farmacologica.
Come e cosa viene trattato
L'angina pectoris richiede un trattamento competente e versatile, compreso l'uso di farmaci, interventi chirurgici e correzione dello stile di vita.
Eseguo il trattamento per l'angina pectoris con i seguenti medicinali:
- beta-bloccanti (Bisoprolol, Metoprolol) - riducono la domanda di ossigeno del miocardio e migliorano la circolazione sanguigna;
- bloccanti dei canali del calcio (Diltiazem, Verapamil) - hanno un meccanismo d'azione simile. Ricorro a loro in caso di controindicazioni ai beta-bloccanti (ad esempio, nell'asma bronchiale grave);
- agenti antipiastrinici (acido acetilsalicilico, Clopidogrel) - impediscono alle piastrine di attaccarsi tra loro, prevenendo così la formazione di coaguli di sangue;
- anticoagulanti (eparina non frazionata a basso peso molecolare) - inibiscono anche la formazione di coaguli di sangue influenzando i fattori di coagulazione del plasma;
- statine (Atorvastatina, Rosuvastatina) - possono rallentare la crescita delle placche aterosclerotiche abbassando i livelli di colesterolo nel sangue;
- nitrati (nitroglicerina, isosorbide dinitrato) e calcio-antagonisti della serie diidropiridinica (amlodipina, nifedipina) - causano l'espansione delle arterie coronarie, che aumenta il flusso sanguigno al miocardio;
Un punto importante: le compresse di nitrato non devono essere ingerite, ma poste sotto la lingua.
Nell'ospedale
Vale quasi sempre la pena iniziare a trattare l'angina pectoris in ospedale, soprattutto per una forma instabile. Quando una persona viene ricoverata in ospedale, utilizzo i seguenti regimi di terapia farmacologica, a seconda del tipo di angina pectoris:
- Stabile - beta-bloccante, agente antiaggregante, statina. Nitrati solo durante un attacco, tenendo conto che la pausa tra le dosi dovrebbe essere di almeno 10-12 ore. Con un uso più frequente, l'efficacia dei nitrati diminuisce più volte.
- Instabile - beta-bloccante, necessariamente 2 farmaci antipiastrinici, anticoagulante, analgesico narcotico, statina.
- vasospastico - bloccante dei canali del calcio della serie delle diidropiridine, nitrato, agente antiaggregante.
Particolare attenzione merita la sindrome cardiaca X. La terapia standard è efficace solo nella metà dei pazienti con questa diagnosi. Al trattamento di questi pazienti dovrebbero essere aggiunti antidepressivi, sedativi, terapia ormonale sostitutiva con estrogeni, aminofillina. Anche la psicoterapia può aiutare.
Se un paziente con angina stabile o instabile presenta gravi lesioni aterosclerotiche dei vasi coronarici, nonché un elevato rischio cardiovascolare (età avanzata, diabete mellito, rapida progressione della malattia, aumento del colesterolo e della pressione sanguigna, ecc.), il trattamento chirurgico è indicato. ...
Esistono due tipi di operazioni:
- innesto di bypass coronarico (CABG);
- angioplastica coronarica percutanea transluminale con palloncino (PTCA) o stent.
Con CABG, viene creata un'anastomosi (shunt) tra le arterie toracica interna e coronaria. Questo metodo viene utilizzato nel caso di lesioni multiple dei vasi cardiaci da aterosclerosi.
Con PTCA, uno stent metallico viene inserito nell'arteria (un telaio a forma di molla), che espande il lume del vaso. A volte vengono utilizzati rivestimenti farmacologici. Il razionale per la scelta di un PTCA è una diminuzione emodinamicamente significativa della pervietà (meno del 50%) in un'arteria. Spesso, lo stent viene eseguito in parallelo con l'angiografia coronarica.
Caso clinico
Di recente ho visto un classico esempio di angina pectoris. Un uomo di 62 anni è stato portato al pronto soccorso di cardiologia da un'equipe di ambulanze. Secondo il medico, il paziente, in uno stato di completo riposo, ha sviluppato forti dolori compressivi nella regione del cuore, irradiati al braccio sinistro. L'assunzione di nitroglicerina non ha alleviato il dolore. La durata dell'attacco è di circa 30 minuti. È stata chiamata un'ambulanza. Il personale medico ha eseguito un ECG: è stata registrata una diminuzione del segmento ST, sono state somministrate compresse di acido acetilsalicilico, Clopidogrel e Metoprololo, è stata iniettata eparina a basso peso molecolare per via endovenosa. Al momento del ricovero in ospedale, è stato prelevato il sangue per gli enzimi cardiaci. Dato che il paziente aveva un dolore insopportabile, gli ho prescritto un analgesico narcotico - Promedol. È stata eseguita l'angiografia coronarica. Conclusione: stenosi dell'arteria coronaria destra - 75%. È stata eseguita una PCI con stent. I risultati dell'analisi degli enzimi cardiaci hanno escluso l'infarto del miocardio. Diagnosi clinica: IHD. Angina pectoris instabile IIIB secondo Braunwald”. Per un uso costante, mi sono stati prescritti Acido Acetilsalicilico, Clopidogrel, Metoprololo, Rosuvastatina e Isosorbide mononitrato per il dolore.
Dopo la dimissione
Fondamentalmente, il trattamento farmacologico dopo la dimissione dall'ospedale non cambia. Il paziente deve assumere la maggior parte dei farmaci per tutta la vita. Puoi leggere di più sui regimi e sui dosaggi dei farmaci. qui... Alcuni farmaci non sono indicati per il paziente per l'uso a lungo termine, ad esempio gli anticoagulanti, tranne quando sono necessari per il trattamento di malattie concomitanti.
Se il paziente è stato sottoposto a PCI con stent, allora dovrebbe assumere 2 farmaci antipiastrinici (Acido acetilsalicilico e Clopidogrel) per almeno 1 anno. Quindi deve passare all'assunzione costante di 1 farmaco - se non ha ulcera gastrica e ulcera duodenale, quindi acido acetilsalicilico, se presente, quindi Clopidogrel.
Per prevenire lo sviluppo di ulcere, consiglio ai miei pazienti di aggiungere farmaci che riducono la formazione di acido cloridrico nello stomaco - Omeprazolo, Pantoprazolo.
Consulenza specialistica: cosa si può e cosa non si può fare con l'angina
Dico sempre ai miei pazienti: affinché il trattamento abbia successo e mantenga il suo effetto, è necessario seguire determinate regole e aderire alle seguenti raccomandazioni.
- cattive abitudini - è imperativo smettere di fumare, perché il fumo è uno dei principali fattori nella progressione dell'aterosclerosi. È inoltre necessario limitare il consumo di bevande alcoliche a 2-3 bicchieri di vino a settimana;
- nutrizione - è auspicabile ridurre nella dieta i cibi ricchi di acidi grassi animali (saturi) (strutto, carne fritta grassa, carni affumicate, burro, ecc.), aumentando al contempo la quantità di alimenti ricchi di acidi grassi insaturi (omega-3.6) ( pesce, verdure, olio vegetale). Inoltre, il menu giornaliero del paziente dovrebbe contenere frutta, noci, cereali, cereali. I pazienti con diabete mellito devono ridurre significativamente la percentuale di carboidrati facilmente digeribili (dolci, cioccolato, pasta, pasticcini, torte, panini, ecc.). Informazioni più complete sull'alimentazione per l'angina pectoris qui;
- controllo della pressione sanguigna - si ottiene mediante misurazione giornaliera della pressione arteriosa, limitazione del sale a 3 g al giorno, medicazione costante per abbassarla nel rispetto dei dosaggi e della frequenza prescritti;
- combattere l'obesità - Ciò è facilitato dalla dieta e dall'esercizio fisico regolare (corsa, ciclismo, nuoto). Con grave angina pectoris, sono consentiti esercizi mattutini e camminata di almeno 3 km al giorno;
- sesso - contrariamente a tutti i miti, è consentito fare sesso con l'angina pectoris, ma con alcune sfumature. Puoi saperne di più su di loro qui.
Sono severamente vietati il fumo, l'esercizio intenso (sollevamento pesi, sport estremi), l'interruzione non autorizzata dei farmaci prescritti. Tutto ciò può portare a un forte deterioramento delle condizioni del paziente, aumentare il rischio di infarto miocardico e morte.
Prevenzione delle malattie
Qualsiasi malattia è più facile da prevenire che curare. E l'angina pectoris non fa eccezione. Per la sua prevenzione, è necessario evitare cattive abitudini, forti stress, fare esercizio fisico regolarmente, monitorare il peso e la pressione sanguigna. Dopo 40 anni, è necessario essere diagnosticati periodicamente (almeno una volta all'anno) in clinica: eseguire un esame del sangue biochimico per controllare il livello di colesterolo nel sangue, eseguire un ECG.
Bibliografia
- Amosova E.N. Cardiologia clinica / I.N. Amosov. - K.: Zdorov'ya, 1998. - Vol. 1. - 712 pagg.
- Cardiologia. Direzione nazionale. ed. Belenkova Yu.N., Oganova R.G. Mosca "Geotar-Media" 2014; 1232 s.
- Kovalenko M.N. e altre Linee guida per la cardiologia / M.N. Kovalenko e altri - K.: Morion, 2008 .-- 1363 p.
- Tseluyko V.Y. Un corso di lezioni di cardiologia clinica / V.Y. Tseluiko e altri - Kharkov: Grif, 2004 .-- 575 p.